コミュニケーションや事務能力に疑問…
質の高い産業医に依頼したいとお考えではないでしょうか?
産業医紹介サービスを検討している企業様必見!
産業医クラウドなら独自の研修を受け、スキルチェックも通過した、厳選された産業医をご紹介します。
→「産業医クラウド」のサービス資料を見る
メンタルヘルスとは?定義・意味
メンタルヘルスとは、一言でいえば「こころの健康状態」のことです。
単に心の病気がないことではなく、日常のストレスに対処しながら、自分らしく生活や仕事を送れている状態を含みます。
企業の文脈では、従業員が意欲を持って仕事に取り組み、周囲と協力しながらパフォーマンスを発揮できているかどうかがポイントです。「仕事はできているが、ギリギリの状態で無理をしている」のは、健康とは言えません。
人事・経営層に求められるのは、従業員のメンタルヘルスを「見えにくい健康状態」として捉え、早めに気づき、早めに支援する仕組みを整えることです。

メンタルヘルスの動向
厚生労働省の「労働安全衛生調査」によると、現在の仕事や職業生活に「強いストレス」を感じている労働者は約7割にのぼります。
主な要因は「仕事の量」(約4割)、「仕事の失敗・責任の発生」(約3割強)、「仕事の質」「対人関係」などで、業務負荷と人間関係が大きなストレス源であることが示されています。
また、過去1年間にメンタルヘルス不調で1か月以上休業した労働者がいた事業所は約1割、退職者がいた事業所は約6%で、労働者ベースでも休業0.5%・退職0.2%が確認されています。
一方、メンタルヘルス対策に取り組んでいる事業所は全体の約6割、従業員50人以上の事業所では9割超に達し、その内容はストレスチェックの実施や結果を用いた職場環境の評価・改善が中心です。
参考:令和6年「労働安全衛生調査(実態調査)」の概況
人事・労務としては、「ストレスを抱える従業員がいるのが前提」と捉え、自社のストレス要因(仕事量・人員配置・コミュニケーションなど)をデータで把握したうえで、ストレスチェック結果の集団分析と職場改善をセットで進めることが重要です。
メンタルヘルスに影響を与えてしまう要因
メンタルヘルス不調は、仕事・家庭・個人の特性など、複数の要因が重なって生じます。
企業としては、特にコントロール可能な「職場要因」に着目し、以下のような点を意識して改善していくことが重要です。
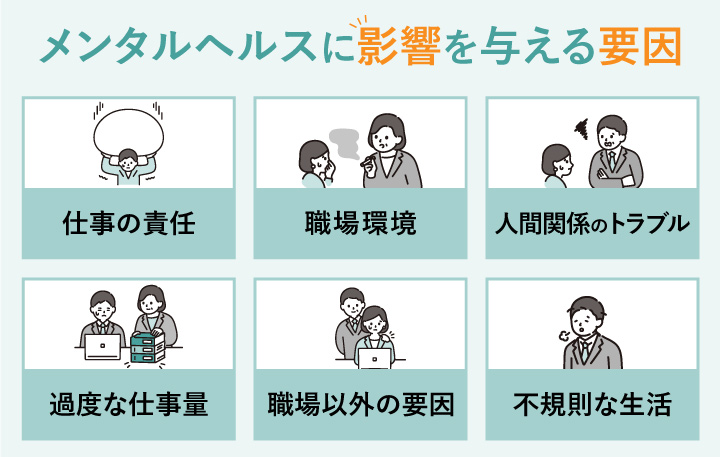
仕事の責任
大きな責任や判断を伴う業務、ミスが許されないプレッシャーは、強いストレス源になります。とくに昇進したばかりの管理職や、重要顧客を任されたリーダー層は、「失敗できない」という思いから一人で抱え込みがちです。
人事としては、重要案件を一人の担当者に集中させない、意思決定のプロセスを明確にし相談しやすい雰囲気をつくる、といった工夫が有効です。
定期的な1on1で負担感を確認し、「責任と裁量を支える」マネジメントを整えていきましょう。
職場環境
騒音・温度・照明などの物理的環境に加え、常に忙しく張りつめた雰囲気や、休憩を取りづらい空気もストレスの要因になります。オフィスだけでなく、リモートワーク環境での孤立感にも注意が必要です。
職場環境の見直しは、設備投資だけではありません。「休憩・有給を取りやすい」「困りごとを共有しやすい」文化づくりも含まれます。
従業員アンケートやサーベイを活用し、物理的・心理的両面から環境を整えていきましょう。
人間関係のトラブル
上司の叱責や同僚との対立、部署内での孤立は、メンタルヘルス不調につながりやすい代表的な要因です。
「自分だけが責められている」「誰にも相談できない」と感じる状態が続くと、うつ病や不安症のリスクが高まります。
企業としては、ハラスメント防止規程や相談窓口の整備に加え、管理職に対するコミュニケーション・フィードバック研修が必須です。相談が寄せられた際には、当事者だけでなく職場全体の風土改善も視野に入れた対応を検討しましょう。
過度な仕事量
慢性的な長時間労働や人員不足は、心身の疲労を蓄積させ、メンタルヘルス不調の大きな引き金となります。繁忙期が一時的であればまだしも、「いつも忙しい」状態は黄色信号です。
まずは勤怠データや業務量を見える化し、残業が多い部署・個人を特定します。そのうえで、業務の優先順位づけや標準化、ツール導入による効率化、人員配置の見直しなど、仕事そのものを減らす取り組みを進めましょう。
職場以外の要因
家族の介護・育児、経済問題、家族の病気など、私生活でのストレスもメンタルヘルスに大きく影響します。しかし、「仕事と関係ないから」と本人が話しづらく、周囲も気づきにくいのが実情です。
人事・管理職は、勤怠や表情の変化に気づいたら、評価とは切り離した場で「最近いかがですか」と声をかけることが大切です。
介護休業や時短勤務、在宅勤務などの制度を丁寧に案内し、柔軟な働き方の選択肢を提示しましょう。
不規則な生活
睡眠不足や夜更かし、偏った食事、運動不足など、不規則な生活習慣もメンタルヘルス悪化と密接に関係しています。
特に睡眠の質が落ちると、注意力や感情のコントロールが難しくなります。
企業としては、長時間労働を是正することが最大の対策です。そのうえで、睡眠や生活習慣をテーマにしたセミナー・社内コラムなどを通じて、従業員の「セルフケア力」を高めていきましょう。
メンタルヘルス不調の前兆・サイン
厚生労働省の調査では、多くの労働者が仕事や職場環境の影響で強いストレスを感じており、その一部は「前兆」の段階で適切に気づくことで重症化を防げるとされています。
前兆は、心の状態・身体の変化・行動面の変化として現れることが多く、早期発見が重要です。
メンタルヘルス不調は、突然重症化するというよりも、心・身体・行動に小さな変化が現れ、それが積み重なっていきます。
従業員自身はもちろん、企業としては「おかしいと感じた段階で相談できる環境づくり」「上司・同僚が気づける目線を持つ」ことが求められます。チェックリスト化や定期的な面談導入など、職場全体で前兆に気づく仕組みづくりが有効です。
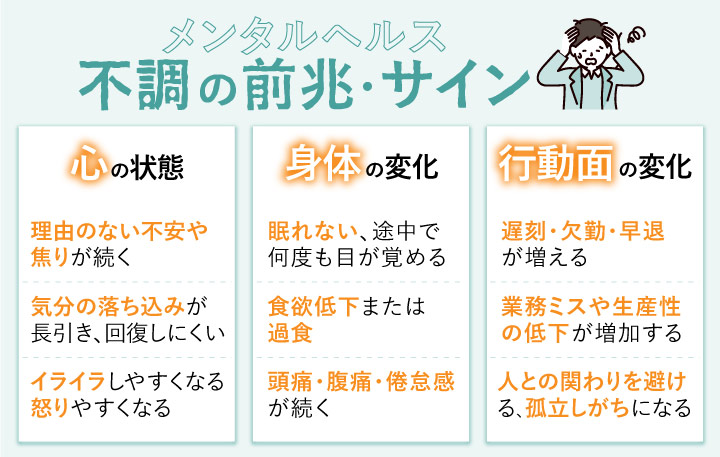
精神に現れる前兆・サイン
精神面のサインは比較的早い段階で現れることが多く、「いつもと違う感情の揺れ」に気づけるかがポイントです。
代表的な例は次の通りです。
- 理由のない不安や焦りが続く
- 気分の落ち込みが長引き、回復しにくい
- イライラしやすくなる、怒りやすくなる
- 集中力・判断力が低下する
- やる気が出ない、興味関心が失われる
こうした状態が一時的ではなく“続く”場合は注意が必要です。
職場としては、メンタル不調のサインを学ぶ研修や、相談のハードルを下げる声かけが有効です。
身体に現れる前兆・サイン
心の不調は身体にも強く影響し、厚生労働省も「身体症状の変化」は重要なサインと位置付けています。
主な例は次の通りです。
- 眠れない、途中で何度も目が覚める
- 食欲低下または過食
- 頭痛・腹痛・倦怠感が続く
- 肩こりや動悸、めまいが頻発する
- 原因不明の体調不良が続く
これらが慢性的に続く場合、単なる疲れとして放置しないことが重要です。
企業としては、健康診断結果や長期体調不良の把握、産業医面談への早期導線を用意しておくことが実務上有効です。
行動に現れる前兆・サイン
行動面の変化は、本人だけでなく周囲が気づきやすい重要なサインです。
具体的には次のような変化が見られます。
- 遅刻・欠勤・早退が増える
- 業務ミスや生産性の低下が増加する
- 人との関わりを避ける、孤立しがちになる
- 表情や言動が極端に減る、覇気がない
- 感情が爆発するなど、言動が不安定になる
こうした兆候が続く場合、注意・叱責よりもまず「声かけ」と「相談機会の提供」が重要です。
人事・管理職は、定期面談の実施や社内相談窓口の案内など、早期介入の仕組みづくりを意識しましょう。
メンタルヘルス対策の相談なら産業医クラウド
「ストレスチェックは実施しているが、その先の打ち手が分からない」「社内に産業医・産業保健スタッフの体制が整っていない」という企業も多いのではないでしょうか。
産業医クラウドは、産業医・産業保健師による面談や職場改善の助言に加え、ストレスチェック、オンラインカウンセリング、各種クラウドサービスを組み合わせて提供できるプラットフォームです。
自社の業種や規模、現在の課題に応じて、必要なサービスだけを無理なく導入できます。
「何から始めれば良いか」を整理する無料相談から、制度設計・運用支援まで幅広く対応可能です。具体的な導入ステップや費用感を知りたい場合は、お気軽にお問い合わせください。
メンタルヘルスの対策方法
職場でのメンタルヘルス対策は、「従業員本人のセルフケア」「管理職によるサポート」「産業保健スタッフの専門支援」「外部専門機関の活用」を組み合わせて進めることが重要です。
単発的な研修や一時的なイベントで終わらせず、日常のマネジメントや人事制度、相談体制の中に自然に組み込むことで、継続的に機能する仕組みとなります。
企業としては、対策を“制度”ではなく“運用できる仕組み”として設計することがポイントです。
セルフケア
セルフケアは、一人ひとりが自分のストレスや体調の変化に気づき、悪化する前に対処する取り組みです。睡眠・食事・運動といった生活習慣の見直しに加え、「どんな場面でストレスを感じやすいのか」「自分にはどんな不調サインが出やすいのか」を把握しておくことが大切です。
企業としては、セルフチェックの活用、メンタルヘルス研修やeラーニングの提供、社内ポータルで相談窓口を分かりやすく案内するといった支援をし、従業員が自らケアしやすい環境づくりを進めることが有効です。
管理監督者によるメンタルケア
管理職(ライン管理職)によるケアは、職場メンタルヘルス対策の中心的な役割を担います。
日常の業務マネジメントの中で、部下の変化に気づき、業務量・業務内容の調整や声かけを行い、必要に応じて産業医や人事部門へつなぐ役割が求められます。
人事は、管理職向けに「メンタルヘルスの基礎知識」「傾聴・コミュニケーションのスキル」「適切な関わり方とハラスメント防止」などを含む研修を実施し、評価面談とは別の1on1面談の仕組みを導入するなど、管理職が実践しやすい体制を用意することが重要です。
事業場内産業保健スタッフ等によるメンタルケア
産業医や産業保健師、保健スタッフは、高ストレス者への面談対応、休復職支援、職場環境改善への助言など、専門性を活かして従業員の健康を支える役割を担います。
人事は、相談ルートや面談フローを整理し、従業員が迷わず利用できるよう社内で周知しておくことが重要です。
また、ストレスチェックの集団分析結果を活用し、産業医からの助言を衛生委員会で検討し、実際の職場改善につなげていくプロセスを整備することで、実効性の高い対策へつながります。
事業場外資源によるメンタルケア
社内だけで対応が難しいケースや、会社では相談しづらい悩みに対応するため、外部専門機関の活用も重要です。
EAP、カウンセリング機関、医療機関、産業保健総合支援センターなどを活用することで、より専門的で中立的なサポートを受けることができます。匿名相談が可能な窓口を用意すると、早期相談につながりやすくなる点も大きなメリットです。
企業としては、利用できる外部窓口を一覧化して社内ポータルや掲示物で共有し、必要な時にすぐアクセスできる状態を整えておくことが重要です。さらに、産業医クラウドの「ケアーズLite」のようにいつでも専門医相談できるサービスを活用することで、よりスムーズな支援体制を構築できます。
メンタルヘルス不調による精神疾患
メンタルヘルス不調が長期間続くと、単なる「ストレス」では収まらず、医学的対応が必要な精神疾患へ発展することがあります。
厚生労働省のまとめでも、仕事・人間関係・環境要因による強いストレスが、以下のような疾患につながる可能性が指摘されています。
- うつ病
- 不安症(パニック症、全般性不安症など)
- 適応障害
- 睡眠障害(不眠症など)
- PTSD(心的外傷後ストレス障害)
- アルコール・ギャンブルなどの依存症
これらは、適切な治療と職場での配慮があれば回復可能な病気です。
この段階になると、休業・治療・職場配慮が必要となり、企業にとっても人材損失や生産性低下に直結します。
重要なのは「本人の努力不足」ではなく病気として理解し、「疾患にさせない早期対応」です。人事・管理職は、前兆の段階で相談につなげる体制づくり、産業医面談や外部機関への早期紹介を運用レベルで準備しておくことが実務上のポイントとなります。
メンタルヘルス対策が職場で重要視される理由
メンタルヘルス対策は、従業員の健康を守るだけではなく、企業の成長力・競争力・信頼性を高める経営課題の一つです。
従業員が安心して働ける環境は定着率やエンゲージメントを高め、結果として業績にも良い影響をもたらします。
まずは、自社がどの観点で強み・課題を持っているのか整理し、継続的に改善を進めていくことが重要です。
社員の健康維持
メンタル不調は、欠勤・休職・退職だけでなく、出社していても力を発揮できないプレゼンティーズムにつながります。これは見えにくいコストですが、積み重なると大きな損失をもたらします。
メンタルヘルス対策は、従業員が長く健康に働ける状態を維持するための基盤整備です。健康投資と捉え、早期発見・早期支援の体制づくりを進めることで、従業員の健康寿命を延ばし、持続的にパフォーマンスを発揮できる職場づくりにつながります。
企業の法的責任
企業には「安全配慮義務」があり、過重労働・ハラスメントなどが原因でメンタルヘルス不調が発生した場合、訴訟・損害賠償・企業イメージの失墜といった重大なリスクが生じます。
ストレスチェック実施や産業医選任など、法令対応は最低限の義務に過ぎません。結果を活用した職場改善や再発防止策まで踏み込んでこそ、リスクマネジメントとして実効性のある取り組みになります。
就業環境の整備
メンタルヘルス対策は、働きやすい就業環境づくりと密接に関係しています。
業務量の調整、コミュニケーションの活性化、柔軟な働き方の導入などは、従業員満足度とエンゲージメントの向上につながります。
人事としては、ストレスチェックや従業員サーベイを活用して現状を可視化し、「できるところから改善を積み重ねる」運用を続けることが重要です。
生産性の向上
心身ともに健康な従業員は、集中力・判断力・創造力を十分に発揮できます。
一方で、メンタル不調が蔓延すると、ミスの増加、コミュニケーション不全、チーム機能の低下を通じて生産性が大きく落ちていきます。
メンタルヘルス対策を「コスト」ではなく「投資」として捉え、欠勤率・離職率・業務成果・エンゲージメントなどを指標化して取り組むことで、経営層にも納得感を持ってもらいやすくなります。
女性の活躍推進
女性は、ライフステージによって心身の状態が変化しやすく、メンタルヘルス支援の重要性は高いと言えます。月経・妊娠・出産・更年期などに伴う不調を理解し、柔軟な働き方や相談しやすい体制を整えることで、女性人材が安心してキャリアを継続できる環境が実現します。
結果として、優秀な女性人材の定着と活躍推進につながり、企業全体の競争力強化にも寄与します。
ブランドイメージの向上
メンタルヘルスに積極的に取り組む企業は、「人を大切にする企業」として社内外から高い評価を得やすくなります。
求職者・取引先・投資家に対しても信頼性の高い企業として認知されるため、採用力向上や企業価値の向上にもつながります。
自社サイトや採用ページで産業医体制や相談窓口、健康施策を発信することで、「安心して働ける会社」であることを明確に示すことができます。
メンタルヘルス対策における注意点
良かれと思った対策が、運用の仕方によっては逆効果になることもあります。次のポイントに注意しながら設計・運用していきましょう。
ストレスチェック制度を活用する
ストレスチェックは、実施すること自体が目的になりがちです。大切なのは、結果を個人評価と切り離し、安心して受検できる環境を整えることです。
そのうえで、高ストレス者への産業医面談の案内、部署ごとの集団分析結果を衛生委員会で検討し、職場改善のアクションにつなげていきましょう。
メンタルヘルスの正しい知識を学ぶ
「心の病は甘え」「一度休職したら終わり」といった誤解は、相談の遅れや職場での偏見につながります。
全社員向けにメンタルヘルスの基礎知識を学ぶ機会を設け、誰にでも起こりうること・早期相談の重要性を伝えましょう。管理職向けには、部下への声かけや初期対応のポイントを含む実務的な研修が有効です。
専門家に相談する
社内だけで判断しようとすると、「様子を見よう」と対応が遅れがちです。
状態が悪化する前に、産業医や専門医、カウンセラーなどに相談することが重要です。
休職・復職の判断や就業上の配慮内容は、専門家の意見を踏まえることで、本人・職場の双方にとって納得感のある対応がしやすくなります。
専門家に相談できる窓口として、産業医クラウドのようなサービスを活用する方法もあります。
メンタルヘルス不調になりやすい人の特徴
メンタルヘルス不調は誰にでも起こり得ますが、特に責任感が強く「自分がやらなければ」と業務を抱え込みやすい人や、完璧を求めて小さなミスさえ許せない完璧主義の人は注意が必要です。
また、頼まれた仕事を断れず負荷をため込みやすい人、周囲の評価を気にするあまり自分の体調や感情を後回しにしてしまう人も、不調を抱え込みやすいタイプと言えます。
困っていても「迷惑をかけたくない」と相談をためらう傾向がある人や、過去にメンタル不調や精神疾患を経験している人も再発リスクがあるため、より丁寧なサポートが求められます。
特にこのような“真面目で頑張り続ける人”ほど周囲から気づかれにくいため、人事・管理職は意識的に声をかけ、業務量の確認や相談機会の提供を行うことが重要です。
メンタルヘルスに関連するよくある質問
メンタルヘルスケアをすることでどのような効果がありますか?
メンタルヘルスケアに取り組むことで、欠勤や休職の減少、業務ミスの減少、職場の雰囲気改善といった効果が期待できます。結果として、生産性向上・離職率の低下・採用力の向上など、企業にとっても大きなメリットがあります。
従業員一人ひとりにとっても、ストレスとの付き合い方が上手くなり、長く健康に働き続けることができるようになります。
メンタルヘルスを良くするにはどうしたら良いですか?
個人でできる方法としては、十分な睡眠、バランスの良い食事、適度な運動を心がけることが基本です。
そのうえで、
- 仕事とプライベートの切り替えを意識する
- 悩みを一人で抱え込まず、信頼できる人や専門家に相談する
- 完璧を求めすぎず、「できていること」にも目を向ける
といった工夫が効果的です。
企業側は、こうしたセルフケアを後押しする制度・研修・相談窓口を整えていくことが重要です。
従業員がメンタルヘルスの不調を訴えた場合の対処法はありますか?
まずは、話してくれたことに感謝を伝え、評価と切り離して話を聴くことが大切です。
そのうえで、
- 現在の症状や困りごと、業務状況を丁寧に確認する
- 必要に応じて産業医や医療機関の受診を促し、意見書・診断書をもとに就業上の配慮を検討する
- 業務量や勤務時間、配置などを一時的に調整し、無理のない働き方に見直す
- 休職が必要な場合は、制度・手続き・復職支援の流れをわかりやすく説明する
- 同様の不調者が出ないよう、職場全体の課題(業務量・人間関係など)を振り返る
自社だけで判断が難しい場合は、産業医クラウドなど外部の専門家と連携しながら方針を決めると安心です。
コミュニケーションや事務能力に疑問…
質の高い産業医に依頼したいとお考えではないでしょうか?
産業医紹介サービスを検討している企業様必見!
産業医クラウドなら独自の研修を受け、スキルチェックも通過した、厳選された産業医をご紹介します。
→「産業医クラウド」のサービス資料を見る
