心の不調を感じたとき、『精神科』と『心療内科』のどちらを受診すべきか迷う方は少なくありません。
精神科は『心の症状そのもの』を扱い、心療内科は『心が原因で体に現れた不調』を専門としています。
自分に合った窓口を選ばないと、適切な治療が遅れてしまうこともあります。
本記事では、両者の違いや受診の目安を詳しく解説し、最適な一歩をサポートします。
なお、企業として従業員の不調に直面した際、客観的な判断を下し、適切な受診先を助言するのは容易ではありません。
そこで検討したいのが、メンタルヘルスに強い産業医の選定です。
『産業医クラウド』は、厳しい審査を通過した精鋭の産業医を紹介するサービスです。専門知識を持つ産業医がいれば、従業員へ適切な受診を促し、復職サポートまでスムーズに伴走できます。
精神科と心療内科の違い
心療内科と精神科いずれも「こころが原因の病」を治療します。
大きな違いは、精神科はこころの不調そのものに、心療内科は心が原因の身体の不調に対処します。
心療内科医
日本の心療内科専門医は127 名(平成25年8月現在:日本専門医制評価認定機構調べ)と、かなり少ない人数です。心療内科はストレスなどで生じた体の不調を治療します。
一般的に「心身症」と呼ばれる場合です。心身症とは、「身体疾患の中でも心理社会的な因子を持ち、器質的ないし機能的障害が認められる病態のことをいう」である、と日本心身医学会によって1991年に定められました。
例えば、ストレスで生じた
- 胃潰瘍
- 心筋梗塞
- 喘息
- 腹痛や・下痢などの腸疾患
などです。
ストレスによる自律神経の乱れもひとつとしてあげられます。
内科的に異常がないにも拘らず、身体に不調を訴えている場合は心療内科を受診するケースが多いとされています。
精神科医
精神科は、精神疾患を専門に扱う科です。精神科医は全国で10,104 名(平成25年8月現在:日本専門医制評価認定機構調べ)と、心療内科専門医より数が多くなっています。
精神科はわかりやすく言えば、こころの症状やこころの病気を扱う科であるということです。
こころの症状とは、不安、抑うつ、不眠、イライラ、幻覚、幻聴、妄想などがあげられます。アルコールや薬物などの依存症も精神科医の分野です。
【疾患別】精神科と心療内科の違い
症状が「感情・思考中心」か「身体症状中心」で分けることが、人事判断の第一ステップです。

精神科で相談される疾患
- うつ病
- 双極性障害
- 統合失調症
- 強迫性障害
- 自殺念慮・希死念慮
- 社会不安障害
- 出社恐怖(強度)
心療内科で相談される疾患
- 自律神経失調症
- 過敏性腸症候群(IBS)
- 繰り返す心因性頭痛・吐き気
- ストレス性胃腸障害
- 慢性疲労・睡眠障害
- 動悸・息苦しさ(器質異常なし)
【治療内容別】精神科と心療内科の違い
精神科と心療内科は同じ“メンタルヘルス”領域でも、治療の 目的・アプローチ・介入の深さが大きく異なります。企業側にとってこの違いを理解することは、休職判断や復職支援プログラムの設計、再発防止策の精度を高めるうえで極めて重要です。
特にストレスチェック後、人事担当者は「どの診療科で、どのような治療内容が適しているのか」を把握しておくことで、産業医との連携や配慮事項の検討がスムーズになります。
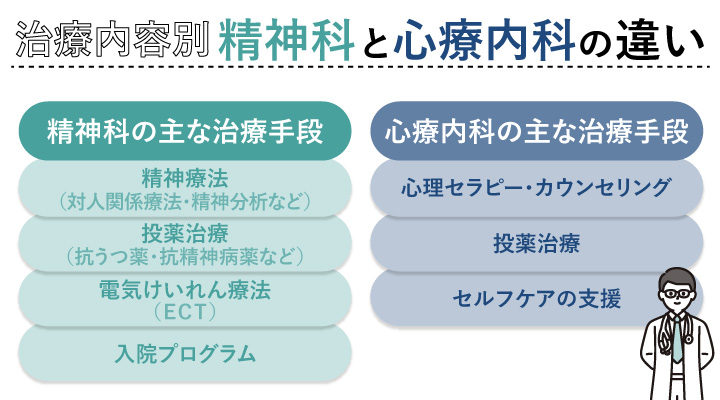
精神科の主な治療手段
精神療法(対人関係療法・精神分析など)
精神科の精神療法は、症状の背景にある考え方・行動パターン・対人関係の特徴を深く掘り下げ、再発しにくい状態をつくることが目的です。
職場ストレスが強い従業員の場合、職場の人間関係や業務負荷との向き合い方がテーマになることも多く、復職プログラムとの相性が高い点が特徴です。実際に、精神療法を受けたケースでは、再発率が低く安定した職場復帰に成功した事例も少なくありません。
企業側の注意点は、短期間で効果が出る治療ではないため、復職スケジュールに一定の時間を確保する必要がある点です。
投薬治療(抗うつ薬・抗精神病薬など)
精神科の投薬治療は、うつ病・不安障害・パニック障害・統合失調症など、症状が強いケースで中心的な治療手段です。
薬物療法によって睡眠改善・意欲低下の改善が得られると、復職の見通しが立ちやすい“成功ケース”も多くみられます。一方、副作用や効果発現まで数週間かかる注意点があるため、企業は産業医と情報共有し、短時間勤務や在宅併用などの配慮を柔軟に検討することが望まれます。
治療の内容を理解することで、適切な業務調整が可能になります。
電気けいれん療法(ECT)
ECTは重度のうつ病や治療抵抗性うつ病に対する高い効果が知られており、薬物療法よりも早期改善が得られることがあります。
企業側にとっては、従業員の長期休職を避けたい場合に重要な選択肢となり得る治療です。実際に「半年以上改善しなかった症状が短期間で改善し、復職に成功した事例」も存在します。
ただし、短期の入院が必要な場合もあるため、産業医から治療スケジュールを共有してもらい、休職期間の見立てを適切に行うことが注意点です。
入院プログラム
精神科入院は、症状が重い・自傷リスクがある・生活リズムの回復が困難といったケースで実施される治療です。
入院中は認知行動療法・作業療法・生活リズム改善などの体系的なプログラムを受けられ、短期集中で状態を整えることができます。
企業側にとってのメリットは、治療内容が明確で復職判断がしやすいこと。産業医と病院側が連携することで、適切な復職ステップ(短時間勤務→試し出勤など)を設計しやすく、成功率が高まります。
心療内科の主な治療手段
心理セラピー・カウンセリング
心療内科では、ストレス要因を整理し、身体症状(頭痛・胃痛・不眠など)を改善することが目的の心理療法が多く行われます。
軽度〜中等度の不調を早期に改善できることが特徴で、ストレスチェック後のフォロー施策として企業が活用しやすい治療です。
また、休職を必要とせず就業を継続しながら改善した事例も多く、企業側としては早期相談を促す仕組みを整えることが“成功のポイント”になります。
投薬治療
心療内科の投薬治療は、身体症状を和らげながら心理的ストレスを軽減する目的で行われます。抗不安薬や睡眠薬が短期的に症状緩和に効果を示す一方、薬だけに依存すると再発しやすい注意点があるため、カウンセリングや生活習慣改善と併用するケースが多くなります。
企業側は、治療内容を踏まえて業務負荷の調整を行うことで、無理のない復職・就業継続を支援できます。
セルフケアの支援
心療内科では、睡眠衛生、ストレスマネジメント、運動習慣の改善など、日常のセルフケアを強化する支援が多く提供されます。
これは企業の健康経営施策とも非常に相性がよく、継続的な不調の悪化を防ぐプログラムとして有効です。軽度のストレス反応であればセルフケアを取り入れることで症状が軽快し、休職を避けられた成功事例も多くあります。
企業としては、産業医面談やEAPサービスと組み合わせて従業員が実践できる環境を整備することが重要です。
【精神科・心療内科別】受診先の判断基準
従業員のメンタル不調が疑われる際、精神科と心療内科のどちらを受診すべきかは、職場復帰のスピードや再発率に影響する重要な判断ポイントです。特にストレスチェック後は、適切な受診科に導くことが企業の健康管理の「目的」に直結します。
精神科は精神症状が主軸のケース、心療内科はストレス由来の身体症状が中心のケースに向いています。
誤選択を避けるため、人事担当者は症状の「内容」を把握し、産業医と連携しながら最適な治療ルートを整えることが、復職支援プログラムの成功の第一歩になります。

精神科が適するケース
精神科は「精神症状が主となり、日常生活や業務遂行能力に顕著な影響が出ている状態」で選択されるべき受診先です。
精神科の治療では、薬物療法や精神療法など包括的なプログラムが整っており、適切な支援が行われると復職後も安定して働き続けられた成功事例が多く存在します。
精神科治療は改善に時間がかかることがあるため、企業側の注意点として、復職スケジュールは柔軟性を持たせることが必要となります。
精神科の受診が適している主な症状
- 数週間以上続く強いうつ状態(気分の落ち込み、意欲低下)
- 極端な不眠、過眠
- 希死念慮(死にたい感情)、自傷の恐れ
- 幻覚・妄想がみられる
- パニック発作が頻繁に起きる
- 急激な情緒不安定・怒りの爆発
- 現実感の喪失や混乱
- 通常の業務がほぼ遂行できない状態
心療内科が適するケース
心療内科は、ストレスが引き金となり「身体症状として現れている」ケースに最適です。胃腸症状、頭痛、動悸、不眠など、検査では異常が出ないのに不調が続く場合、心療内科での診断と生活改善プログラムが効果を発揮します。企業としては、心療内科では就業しながら改善できる事例も多いため、勤務負荷の調整など柔軟な支援を取り入れることが成功の鍵となります。
心療内科の受診が適している主な症状
- ストレスで胃痛・腹痛・下痢が続く
- 動悸・息苦しさ・喉の詰まり感
- 緊張すると強い頭痛・肩こりが出る
- 倦怠感が続き、朝起きられない
- 不眠(ストレスに関連している場合)
- 検査では異常が出ない身体不調
- 過敏性腸症候群(IBS)などストレス性身体症状
緊急対応が必要な場合
次のような症状が見られる場合は、一般外来ではなく精神科病院での緊急受診が必要です。企業の安全配慮義務にも関わるため、家族や産業医と連携し迅速な対応を行うことが重要です。緊急度が高いケースでは入院プログラムが適用され、生命安全の確保が最優先となります。
緊急受診が必要な症状
- 強い希死念慮、自殺企図のリスク
- 自己・他者への攻撃性の高い言動
- 幻覚・妄想による著しい混乱
- 食事・水分を拒否し生命維持が危うい状態
- 意識障害、現実検討力の喪失
企業としての注意点は、従業員を単独で帰宅させないこと、緊急搬送の可能性を常に検討することです。
心療内科と精神科で迷ったときの受診先
精神症状と身体症状が混在しているケースでは、どちらを受診すべきか迷うことが多くあります。この場合は、精神科と心療内科の両方を併設する『総合メンタルクリニック』での初期評価が最も適切です。
科の誤選択が長期化・再発率増を招くこととなるため、企業側は「初期受診→産業医調整→復職支援」の三段型で進めていくのがいいでしょう。
従業員がメンタル疾患による異常を訴えたら産業医へ
産業医には体調だけでなく、悩みや精神面の問題も相談できます。もし不安を抱えている従業員がいるなら、まずは産業医に相談してみましょう。
産業医に相談できること
産業医には、業務や職場に関わるメンタル的な悩みであれば相談できます。しかし、大きく分けると産業医に相談できることは2つです。
1.従業員の業務調整
労働安全衛生法では、産業医の設置が義務付けられる事業所においては、事業者は産業医に対し、健康診断、面接指導、ストレスチェック等の結果に基づく労働者の健康を保持するための措置や、労働者の健康障害の原因の調査及び再発防止のための措置に関することを行わせなければなりません。
そのため、業務がメンタル面への悪影響を及ぼしているような場合、産業医は、業務内容の変更、職場環境の改善、時短勤務など、従業員のケアを最優先するように企業に求めることなどが考えられます。
産業医は従業員からの相談により、必要な配慮などを具体的に考え、従業員が抱えるメンタル面の問題を企業が改善できるように努めることなども産業医の仕事です。業務調整が必要な場合は「意見書」という書類にまとめて企業側に提出し、従業員本人や上司とともに業務調整を進めていきます。
2.休職や復職のサポート
労働安全衛生法では、健康教育、健康相談その他労働者の健康の保持増進を図るための措置に関することも産業医の職務とされます。そのため、必要であれば従業員の休職や復職の相談に乗ることも産業医の務めです。休職・復職のタイミングを見極めるだけでなく、通院をしている場合は主治医と連携を図りフォローをします。
特に復職時は、原則として主治医の復職が可能である旨を記載した診断書が必要です。産業医は業務上必要な配慮を意見書にまとめ、企業とサポートができるよう環境を整える必要があります。
産業医に相談した方が良いサイン
産業医にメンタルヘルスの相談をするタイミングは、以下のようなものがあります。
1.高ストレスの結果が出た
ストレスチェックで高ストレスの結果が出た際は、メンタルヘルスに悪影響を及ぼす可能性が高いため、産業医に相談しましょう。ただし無理強いするのではなく、従業員本人と話し合い、面談の必要性を理解してもらうことが大切です。
労働安全衛生法では、ストレスチェックの結果、心理的な負担の程度が高く、ストレスチェックを行った医師等が面接指導を受ける必要があると認めた場合に、結果の通知を受けた労働者が医師による面接指導を希望する旨を申し出たときは、遅滞なく医師による面接指導を行わなければならないことが定められます。
また、労働者がこの申し出をしたことにより事業者が労働者に不利益な取扱いをしてはならないとされます。
2.長時間労働が続いている
業務内容によってはたまに長時間労働になることはあるかもしれません。
しかし、長時間労働が慢性化している状態は早急に相談することをおすすめします。
目安は1か月の時間外労働時間が80時間以上であるかです。もし80時間未満であっても、不調があるようなら相談は必要です。
労働安全衛生法でも、事業者は、労働時間の状況その他の要件に応じて、労働者に対し、医師による面接指導を行う義務を負う場合や、必要な措置を講ずる努力義務を負う場合があります。
3.従業員が希望している
従業員が希望している場合は面談ができるようにしましょう。希望を無視して面談を受けさせなかった結果、従業員に健康被害などの損害が生じた場合には、安全配慮義務を怠ったとして、損害賠償を請求される可能性もあります。
このように従業員のメンタルヘルスを積極的に産業医への面談を利用できるよう、産業医との連携を整えましょう。
産業医に関する相談なら産業医クラウド
産業医クラウドは、精神科領域に精通した産業医を最短手配し、休職・復職判断/高ストレス対応/オンライン面談/衛生委員会まで一元支援します。
従業員メンタル対策の「成功例」では、復職後再発率38%→8%削減等の改善が確認され(※自社分析)、導入後の労務リスク低減と健康経営加速に寄与します。
心療内科と精神科の違いに関するよくある質問
精神科や心療内科に行ったほうがいいサインはありますか?
以下のいずれかが見られる場合、受診を検討するタイミングです。
- 気分の落ち込みが2週間以上続く
- 寝つけない・早朝覚醒など睡眠障害が続く
- 職場への行きしぶりや業務集中力の低下
- 動悸・息苦しさ・胃腸症状などストレス関連の身体不調
- 感情のコントロールが難しくなる
- 周囲が明らかな変化を感じる
注意点は、本人が「まだ大丈夫」と判断し受診を先延ばしにするケースが非常に多いことです。
早期受診により、短い治療期間で復職に成功した事例は多く、企業としては産業医面談を活用し、医療機関受診の必要性を丁寧に説明することが重要です。
症状が曖昧でも、まず初期評価を受けること自体が不調悪化防止の有効なプログラムとなります。
うつ病は心療内科と精神科のどちらを受診するべきですか?
うつ病が疑われる場合、基本的には精神科の受診が一般的です。
理由は、うつ病治療には薬物療法・精神療法・生活調整など複数の治療内容が必要であり、精神科のほうが専門的な治療プログラムを提供できるためです。
- 典型的な兆候として、
- 気分の落ち込みが続く
- これまで楽しめていたことに興味が持てない
- 強い自責感
- 食欲や睡眠の乱れ
- 業務遂行が著しく困難になる
などが挙げられます。
企業としての注意点は、「受診が遅れるほど重症化し、休職期間が長期化しやすい」ことです。一方、早期受診と産業医との連携により、短期間での職場復帰に成功した事例も多くあります。うつ病の可能性が疑われる時点で精神科につなぐ判断が、長期的な健康管理の成功を左右します。
メンタルがしんどいときは何科を受診すればいいですか?
精神的なつらさが中心で、明確な身体症状がない場合は、基本的には精神科の受診が推奨されます。
理由は、気分の変化・意欲低下・不安・緊張・対人関係の悩みといった“心の症状”は精神科で最も適切な診断と治療が可能だからです。
一方、ストレスが原因と考えられる身体症状(胃痛、頭痛、動悸など)が強い場合は心療内科も適応となります。
重要な注意点は、「科選びに迷う段階で受診が遅れる」ことです。迷った場合はまず精神科へ案内し、必要に応じて心療内科へ紹介される流れが一般的です。
【まとめ】精神科と心療内科の違い
心療内科医と精神科医はいずれも「こころが原因の病」を治療しますが、心療内科ではこころが原因の身体の不調に、精神科ではこころの不調そのものに対して治療を行います。
社員が業務や職場に関わる悩みによるメンタル不調を訴えたら、まずはこころの不調もからだの不調も相談できる産業医に相談するのがおすすめです。
企業としては、社員が適切なタイミングで面談ができるよう、産業医との連携を整えておくことがとても大切です。

 産業医紹介サービスを検討している企業様必見!
産業医紹介サービスを検討している企業様必見!
